Женская гипоспадия в сочетании со стенозом артифициального интроитуса у больной с идиопатической внутриутробной вирилизацией
А.В. Аникиев1 , А.Б. Окулов2 , Е.А. Володько2 , Д.Н. Бровин1 , В.А. Петеркова1
1 ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Минздрава России; Россия, 117036 Москва, ул. Дмитрия Ульянова, 11;
2 ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России; Россия, 125993 Москва, ул. Баррикадная, 2/1, стр. 1
Введение
Женская гипоспадия (ЖГ) – один из симптомов нарушения формирования пола [1, 2]. Общепринятый метод лечения нарушений формирования пола у женщин – интроитопластика без разделения мочевых и половых путей – позволяет создать искусственный вход во влагалище, но не устраняет ЖГ. Короткая и широкая уретра, впадающая во влагалище, способствует возникновению рецидивирующей инфекции нижних мочевых путей и нарушений мочеиспускания. Персистенция ЖГ зачастую является одной из причин стеноза искусственно созданного входа во влагалище [3–7].
Приводим собственный пример лечения ЖГ, осложненной стенозом артифициального интроитуса.
Клиническое наблюдение
Пациентка П., 17 лет, с нарушением формирования пола – идиопатической внутриутробной вирилизацией. Из анамнеза известно, что у матери во время беременности отмечались признаки гиперандрогении в виде гирсутизма и гипертрихоза. При рождении ребенку был присвоен мужской пол в связи с маскулинным типом строения наружных половых органов. В возрасте 1 мес в связи с подозрением на неправильное строение половых органов проведено исследование кариотипа и определена концентрация половых гормонов: кариотип 46,ХХ, уровень фолликулостимулирующего гормона (ФСГ) – 17,6 ед/л (1,5–7,0)1 , лютеинизирующего гормона (ЛГ) – 1,7 ед/л (0,2–6,5), эстрадиола – 0,04 (43–214) пг/мл, кортизола – 652,1 (140–686) нмоль/л, прогестерона – 4,6 нмоль/л.
В возрасте 2 лет 3 мес пациентка обследована в эндокринологическом отделении Тушинской детской городской больницы г. Москвы. Ребенок воспитывался как девочка, хотя при рождении ему был присвоен мужской паспортный пол. При осмотре физическое развитие соответствовало возрасту. Патологий в соматическом статусе не выявлено. Наружные половые органы развиты неправильно. Лабиоскротальные складки частично сращены по срединной линии, умеренно пигментированы. Гонады в паховых областях и лабиоскротальных складках не обнаружены. Клитор гипертрофирован (длина 2,5 см), головка клитора сформирована неотчетливо. Отверстие общего мочеполового канала (ОМК) открывается на промежности, широкое. По данным лабораторного исследования, уровень тиреотропного гормона – 1,49 (0,465– 4,468) ммоль/л, тироксина – 15,5 (10,0–32,1) нмоль/л, ФСГ – 2,43 (0,2–3,8) мМЕ/мл, ЛГ <0,1 (0,2–1,4) мМЕ/мл, кортизола – 195,0 (140–686) нмоль/л, дегидроэпиандростерона – 0,235 (0,01–0,53) мкмоль/л, 17-гидроксипрогестерона – 1,2 нмоль/л. При эхографическом исследовании визуализирована матка с шейкой и яичниками.
Непосредственно после проведения лапароскопии выполнили 1-й этап феминизирующей пластики наружных половых органов – резекцию кавернозных тел гипертрофированного клитора с сохранением сосудисто-нервного пучка и формирование малых половых губ из кожи ствола гипертрофированного клитора.
На 4-е сутки послеоперационного периода после удаления мочевого катетера отмечалась задержка мочи, в связи с чем была наложена цистостома.
Пациентка получала комплексную терапию. Выписана на 29-е сутки после операции в удовлетворительном состоянии с диагнозом: ложный женский гермафродитизм ненадпочечникового генеза (2003 г.). Нейрогенный мочевой пузырь, атоничная форма. Невроз страха. Тимомегалия.
По месту жительства пациентка наблюдалась урологом, неврологом, педиатром, эндокринологом. Получала терапию хронической рецидивирующей инфекции мочевых путей, нейрогенной дисфункции мочевого пузыря
Смена мужского паспортного пола проведена в возрасте 3 лет. Пациентка повторно поступила в хирургический стационар Тушинской детской городской больницы г. Москвы в возрасте 12 лет для проведения интроитопластики.
Накануне госпитализации отмечались кровянистые выделения из отверстия ОМК; при эхографическом исследовании обнаружен гематокольпос. При осмотре в соматическом статусе особенностей не выявлено, физическое развитие соответствовало возрасту. Наружные половые органы после 1-го этапа феминизирующей пластики сформированы неправильно. Головка клитора размером 4 мм расположена под передней спайкой. Вход в ОМК узкий, расположен под головкой клитора. Лабиальные складки полностью сращены. Строение наружных половых органов соответствовало ЖГ. Половое развитие по шкале Таннера Р5 Ма4 . По данным лабораторного исследования, уровень тиреотропного гормона – 1,7 (0,465– 4,468) ммоль/л, тироксина – 18,2 (10–32,1) нмоль/л, ФСГ – 3,91 (0,2–3,8) мМЕ/мл, ЛГ – 6,21 (0,2–1,4) мМЕ/мл, общего тестостерона – 2,18 (0,1–0,9) нг/мл. Лабораторные показатели соответствовали возрастным нормам и фазе менструального цикла.
Генетическое исследование не выявило клинически значимых нарушений нуклеотидной последовательности в генах CYP19A1 и POR.
27.07.2014 под эндотрахеальным наркозом выполнили интроитопластику в литотомическом положении. На промежности выкроили и мобилизовали М-образный кожный лоскут. ОМК рассекли по задней стенке до гименального кольца. Вход во влагалище сформировали путем наложения анастомоза между его задней стенкой и основанием М-образного лоскута, находящимся между его треугольными частями. Раневые дефекты латерально по отношению к треугольным частям М-образного кожного лоскута сшили с краями кожной раны больших и малых половых губ.
Пациентка выписана в удовлетворительном состоянии на 10-е сутки после операции.
Повторно обследована через 3 года после интроитопластики. При физикальном осмотре отмечен дефицит массы тела (48 кг при росте 173 см). Наружные половые органы сформированы неправильно (состояние после 2-го этапа феминизирующей пластики). Вход в ОМК открывается на промежности в виде воронки, сужаясь до 1 см в диаметре. Головка клитора находится под передней спайкой. Наружное отверстие уретры не визуализируется (рис. 1). По результатам урофлоуметрии определен обструктивный тип мочеиспускания. При эхографическом исследовании установлено, что размеры матки и яичников соответствуют возрасту. По данным лабораторного исследования, уровень ФСГ – 3,47 (1,5–7,0) мМЕ/мл, ЛГ – 5,3 (0,2–6,5) мМЕ/мл, эстрадиола – 135,27 (43–214) пг/мл, пролактина – 15,95 (5–35) нг/мл, тестостерона – 0,75 (0,1–0,9) нг/мл. При эндоскопии половых протоков выявлены признаки ЖГ и стеноза артифициального интроитуса, что потребовало выполнения повторной интроитопластики и разделения мочевых и половых путей.
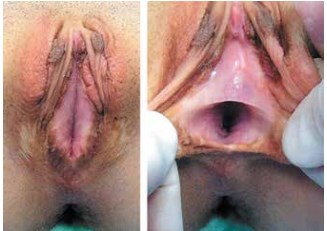
Рис. 1. Вид наружных половых органов пациентки с женской гипоспадией перед повторной интроитопластикой
22.11.2017 под эндотрахеальным наркозом в сочетании с эпидуральной анестезией после предварительной эндоскопии половых протоков выполнена операция в литотомическом положении. Перед вмешательством слизистая мочевого пузыря в области дна зернистая. Устья мочеточников расположены типично, сомкнуты, наблюдается перистальтика. На расстоянии 3 см от сфинктера мочевого пузыря под диафрагмой малого таза открыт вход во влагалище, которое имеет длину 5 см и заканчивается шейкой матки. Длина ОМК составляет 2 см. В мочевой пузырь и влагалище введены баллонные катетеры размером 12 Сh и 10 Ch соответственно.
На промежности выкроили и отсепаровали каудально синусоидообразный кожный лоскут. Заднюю и боковую стенки ОМК мобилизовали до уретровагинального соустья. Влагалище отсекли от ОМК и подтянули в промежность. Образовавшийся дефект в стенке ОМК ушили непрерывным швом. Влагалище рассекли на условных «5» и «7» часах. В образовавшийся дефект вшили синусоидообразный кожный лоскут, который сформировал заднюю и боковые стенки входа во влагалище. Фартукообразный лоскут с наружным отверстием ОМК в основании ротировали каудально и подшили к передней стенке влагалища. Тем самым герметизировали ушитый дефект сохраненного ОМК, разобщили мочевые и половые пути и воссоздали широкий вход во влагалище с извитой линией анастомоза без натяжения. Дефекты кожи промежности закрыты с помощью Y–V-образной пластики больших половых губ.
Послеоперационный период протекал без осложнений. Пациентка выписана в удовлетворительном состоянии на 7-е сутки после вмешательства. Рана зажила первичным натяжением. Мочеиспускание стало свободным.
Пациентка осмотрена через 1 мес после повторной интроитопластики с разделением половых и мочевых путей. Наружные половые органы сформированы по женскому типу. Наружное отверстие артифициальной уретры широкое, открывается отдельно от влагалища (cм. рис. 2). Мочеиспускание свободное широкой струей. По данным урофлоуметрии зарегистрирован необструктивный тип мочеиспускания. Анализы мочи без отклонений от нормы.
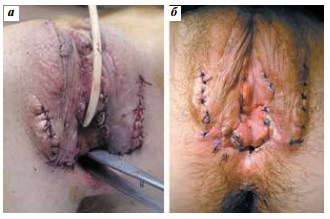
Рис. 2. Вид наружных половых органов у пациентки с женской гипоспадией: а – непосредственно после повторной интроитопластики; б – через 1 мес после операции
Заключение
Данное клиническое наблюдение демонстрирует сложность ранней диагностики нарушения формирования пола и реабилитации пациентов на разных этапах жизни. Неправильное строение наружных половых органов, включающее ЖГ и обусловленное гиперандрогенией материнского организма во время беременности, при отсутствии своевременного эндокринологического обследования зачастую обусловливает ошибочное присвоение мужского пола детям с идиопатической внутриутробной вирилизацией. Интроитопластика без разделения мочевых и половых путей способствует рецидивированию инфекции мочевых путей, сохранению дисфункции мочевого пузыря, стенозу искусственно созданного интроитуса и приводит к повторным хирургическим вмешательствам. Интроитопластика с устранением ЖГ позволяет создать условия для купирования хронической мочеполовой инфекции, а также подготовить половые пути к выполнению репродуктивной функции и тем самым улучшить психосоциальную и психосексуальную адаптацию в женском поле
Литература
- Елисеева М.Ю. Женская гипоспадия как причина рецидивирующих и хронических вульвовагинитов, уретритов и циститов. Автореф. дис. … канд. мед. наук. М., 2005. 81 с. [Eliseeva M.Yu. Female hypospadias as a cause of recurrent and chronic vulvovaginitis, urethritis and cystitis. Abstract of dis. … of cand. of med. sciences. Moscow, 2005. 81 p. (In Russ.)].
- Соловьев А.Е. Диагностика и лечение гипоспадии у девочек. Урология и нефрология 1993;(6):11–3. [Solovyev A.E. Diagnosis and treatment of hypospadias in girls. Urologiya i nefrologiya = Urology and Nephrology 1993;(6):11–3. (In Russ.)].
- Окулов А.Б., Негмаджанов Б.Б. Хирургические болезни репродуктивной системы и секстрансформационные операции. М. 2000. 304 с. [Surgical diseases of the reproductive system and sex change operations. Moscow, 2000. 304 p. (In Russ.)].
- Файзулин А.К., Батыгин М.П., Глыбина Т.М., Шкитырь З.В. Современные методы хирургической коррекции пороков наружных гениталий у девочек с врожденной дисфункцией коры надпочечников. Андрология и генитальная хирургия 2011;12(3):69–73. [Faizulin A.K., Batygin M.P., Glybina T.M., Shkityr Z.V. Modern methodes of external genitalia correction in girls with congenital adrenal hypoplasia. Andrologiya i genital’naya khirurgiya = Andrology and Genital Surgery 2011;12(3):69–73. (In Russ.)].
- Rink R.C., Kaefer M. Surgical management of disorders of sexual differentiation, cloacal malformation, and other abnormalities of the genitalia in girls. In: Campbell–Walsh Urology. Ed. by A.J. Wein, L.R. Kavoussi, A.C. Novick et al. 10th edn. Philadelphia: Elsevier Saunders, 2012. P. 3629–3666.
- Комяков Б.К., Родыгин Л.М. Результаты хирургического лечения гипермобильности и эктопии уретры у женщин с хроническим циститом. В сб.: Материалы IV городской научно-практической конференции «Актуальные вопросы урологии и гинекологии». СПб., 2009. С. 49–51. [Komyakov B.K., Rodygin L.M. Results of surgical treatment of hypermobility and ectopia in women with chronic cystitis. In: Materials of the IV city scientific-practical conference “Topical issues of urology and gynecology”. Saint Petersburg, 2009. P. 49–51. (In Russ.)].
- Акрамов Р.Н., Закиров А.К. Способ реконструкции женских половых органов при вирилизации у девочек. Казанский медицинский журнал 2014;95(3):450–4. [Akramov N.R., Zakirov A.K. A method of reconstruction of female genitalia in girls with virilization. Kazansky meditsinsky zhurnal = Kazan Medical Journal 2014;95(3):450–4. (In Russ.)].
Статья опубликована в журнале “Андрология и генитальная хирургия” выпуск №4 2018, стр. 85-88